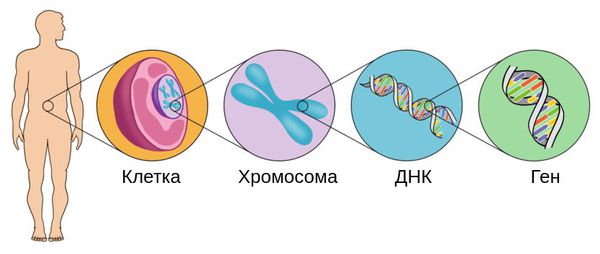
Интересные факты о хамелеонах
Любое животное, которое может менять цвет и смотреть одновременно в двух направлениях, стоит того, чтобы узнать о нем побольше. Вооруженный своим длинным языком, хамелеон, возможно, является одной из самых интересных рептилий на нашей планете. Предлагаем вам несколько интересных фактов о хамелеонах.
1. Почти половина всех видов хамелеонов живет на Мадагаскаре, и 59 видов не встречается больше нигде в мире. Всего в мире около 160 видов хамелеонов. Они обитают от Африки до южной Европы, по всей Южной Азии до Шри-Ланки. Они также были ввезены в США – на Гавайи, в Калифорнию и Флориду.
2. Большинство хамелеонов меняют цвет от коричневого до зеленого и черного, но некоторые могут становиться практически любого цвета. Изменение может произойти менее чем за 20 секунд. Хамелеоны рождаются со специальными клетками с цветовым пигментом внутри. Эти клетки лежит слоями под внешней кожей хамелеона. Они называются хроматофоры. Верхний слой хроматофор имеет красный или желтый пигмент, нижний – голубой или белый.
3. Когда эти клетки меняются, меняется и цвет кожи хамелеона. Хроматофоры меняются, получая сигнал от мозга. Этот сигнал «говорит» клеткам расшириться или сократиться. Из-за этого пигменты смешиваются, как краска. Химикат под названием меланин также помогает хамелеону менять цвет. Волокна меланина могут распространяться, словно паутина через слои пигментных клеток, и их присутствие заставляет кожу потемнеть.
4. Многие люди думают, что хамелеоны меняют цвет, чтобы слиться с задним фоном. Исследования показали, что менять цвет хамелеона заставляет настроение, свет и температура. Иногда смена цвета может «успокоить» хамелеона, а иногда она помогает особям общаться между собой.
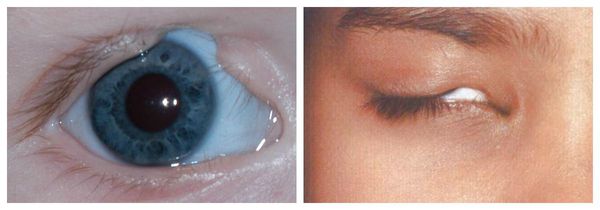
5. Глаза хамелеона могут видеть одновременно в двух направлениях. Их верхние и нижние веки соединены, оставляя лишь щелочку, через которую хамелеон видит.
6. Они могут вращаться и фокусироваться независимо друг от друга и видеть разные предметы одновременно. Это дает им обзор на 360 градусов вокруг их тела. Обнаружив добычу, глаза могут быть сфокусированы в одном направлении, обеспечивая острое стереоскопическое мнение и глубину восприятия. У хамелеонов очень хорошее зрение для рептилий, что позволяет им видеть мелких насекомых с большого расстояния (5–10 м).
7. Хамелеоны варьируются по размерам и структуре тела. Максимальная длина – от 15 мм у самца вида Brookesia micra до 68,5 см у самца вида Furcifer oustaleti.
8. Хамелеоны питаются с помощью баллистического длинного языка, который выстреливает изо рта, чтобы поймать добычу.
9. Хотя общепринято, что длина языка хамелеона – в 1,5–2 раза длиннее его тела, недавно было доказано, что у более мелких хамелеонов язык больше, чем у их более крупных собратьев.
10. Язык выстреливает очень быстро, хватая добычу за 0,07 секунд. Кончик языка хамелеона представляет собой шишечку мышц. Достигая добычи, он образует маленький присос.
11. Лапы хамелеона хорошо приспособлены для лазания по веткам. На каждой ступне по пять четко выраженных пальцев, собранных в плоскую секцию по 2 или 3 пальца, из-за чего их лапы похожи на щипцы.
12. На передних лапах во внешней группе находится два пальца, а на внутренней – три. На задней лапе все наоборот. С помощью таких лап хамелеон может прочно хвататься за узкие или жесткие ветки. Каждый палец снабжен острым когтем, помогающим хвататься за поверхности при лазании.
13. Самцы более «украшенные». У многих есть такие украшения на голове и лице, как носовые отростки или роговые выступы. У других могут быть крупные гребни на голове.
14. Хамелеоны плохо слышат. Как и змеи, хамелеоны не имеют внешних или средних ушей.
15. Однако это не значит, что хамелеоны глухие.
16. Они могут определить звук на частоте в диапазоне 200–600 Гц.
17. Хамелеоны могут видеть как в обычном, так и в ультрафиолетовом свете.
18. В ультрафиолете хамелеоны становятся более общительными и активными и любят греться на солнышке и есть.
19. В таком свете они также больше готовы к размножению, т.к. он положительно влияет на их эпифиз.
20. Американский хамелеон – на самом деле не хамелеон. Это мелкая ящерица из семейства игуановых.
21. Она обитает в США и знаменита своими изменениями цвета.
А вы знали, что у нас есть Instagram и Telegram?
Подписывайтесь, если вы ценитель красивых фото и интересных историй!
Синдром Гольденхара — симптомы и лечение
Что такое синдром Гольденхара? Причины возникновения, диагностику и методы лечения разберем в статье доктора Гавран Надежды Александровны, генетика со стажем в 10 лет.
Определение болезни. Причины заболевания
Синдром Гольденхара — это редкая врождённая аномалия, при которой изменяются размеры и форма лицевых структур. Обычно изменения локализуются на одной стороне лица, вызывая его асимметрию, но иногда встречается двустороннее поражение.
Данный синдром относится к спектру врождённых аномалий черепа и лицевых структур, имеющих общий термин «краниофациальная микросомия». Под ним понимается уменьшение какой-либо структуры тела в пределах черепно-лицевой области.
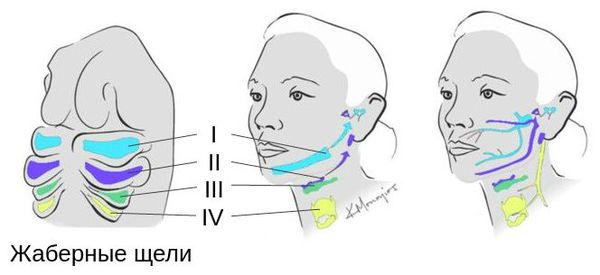
Синонимы синдрома: окулоаурикулярная дисплазия, фацио-аурикуло-вертебральная ассоциация, синдром 1-й и 2-й жаберных дуг, отомандибулярный дизостоз, гемифациальная микросомия и др.
Приблизительная частота встречаемости синдрома Гольденхара — 1 случай на 3500-25000 новорождённых [9] . У мальчиков он встречается в 2 раза чаще, чем у девочек.
Точные причины заболевания на сегодняшний день до конца не известны [1] [2] [3] [4] . Большинство случаев возникают случайно в семьях без отягощённой истории болезни. Однако у 1-2 % пациентов с синдромом Гольденхара есть близкие родственники с подобным нарушением. Это свидетельствует о роли генетических факторов в возникновении данной патологии [4] [5] . В частности предполагается участие гена MYT1, расположенного в локусе q13.33 хромосомы 20.
Другим возможным фактором развития синдрома Гольденхара являются хромосомные аномалии — потеря или удвоение участка хромосомы. Как правило, у людей с этими нарушениями могут наблюдаются такие сочетанные пороки развития, как аномалии сердца, лёгких, почек, конечностей и центральной нервной системы [1] [2] [5] [6] .
Некоторые исследователи полагают, что формированию синдрома способствует нарушение кровотока или внешние повреждающие факторы:
- приём некоторых лекарственных препаратов, противопоказанных при беременности;
- вредные привычки;
- химические и физические агенты, воздействующие на плод на 3-8 неделе внутриутробного развития [5][6] .
Также нельзя исключить роль таких акушерско-гинекологических факторов, как предшествующие аборты, сахарный диабет и ожирение [18] .
Первые описания врождённых аномалий лицевых структур обнаружены в древних письменах, датированных 2000 лет до н. э. В Колумбии и Мексике были найдены древние керамические изделия с изображениями различных вариантов гемифациальной микросомии, в том числе наследственной: на одном из изделий был изображён родитель с ребёнком на руках, которые имели схожие аномалии лица [10] .
Симптомы синдрома Гольденхара
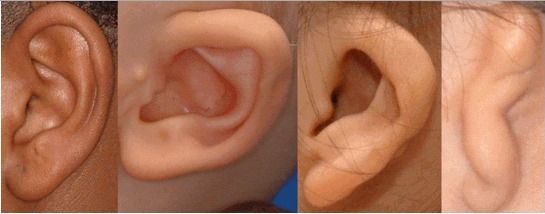
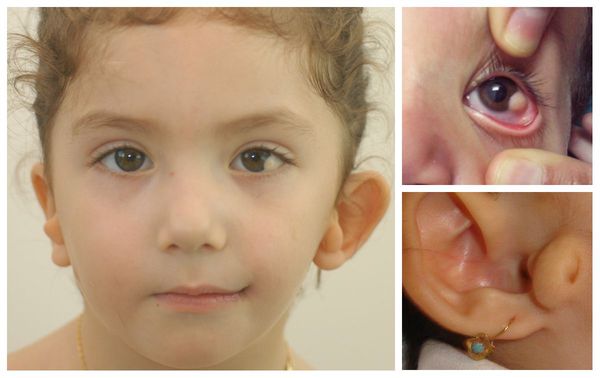
Для синдрома Гольденхара характерна асимметрия лица (одностороннее недоразвитие челюсти) в сочетании с аномалиями ушных раковин, доброкачественными опухолями глаз и поражением спинного мозга (как правило в шейном отделе позвоночника). В большинстве случаев эти нарушения локализуются с правой стороны [19] . Однако до 30 % людей с синдромом Гольденхара имеют двусторонние аномалии лицевых структур.
К лицевым аномалиям синдрома относятся:
- расщелины лица и нёба, аномалии лицевых мышц, верхней и нижней челюстей, скуловой и височной костей;
- аномалии ушных раковин: от недоразвития или полного отсутствия ушной раковины до образования околоушных кожных выростов при нормально сформированной ушной раковине;
- аномалии глаз (встречаются реже): одно- или двухстороннее уменьшение глазного яблока (микрофтальмия) вплоть до его отсутствия (анофтальмии), эпибульбарные дермоидные кисты глаз (доброкачественные опухоли) и ретинопатии [7] .
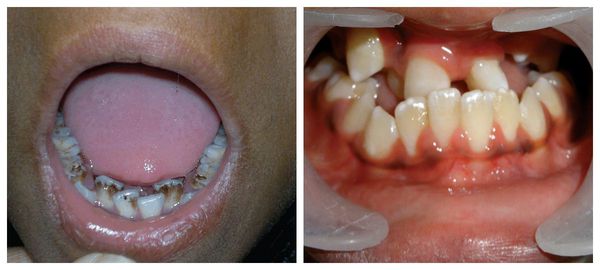
Перечисленные лицевые аномалии могут сопровождаться нарушением слуха, неправильной закладкой и прорезыванием зубов и другими нарушениями, которые могут повлиять на психофизическое развитие ребёнка.
Патогенез синдрома Гольденхара
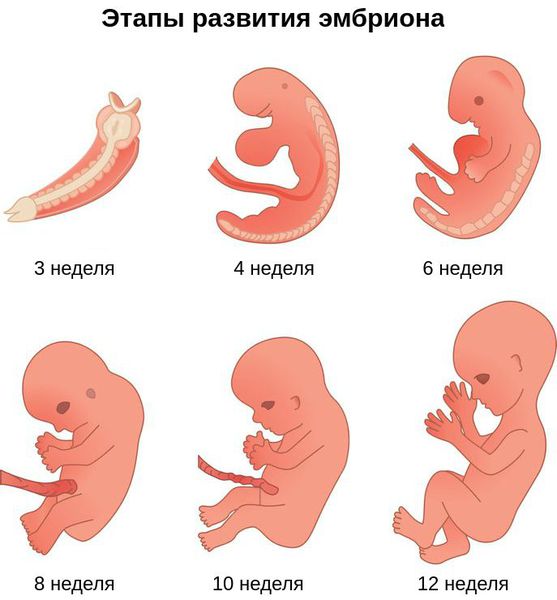
Лицевые структуры начинают формироваться на ранних сроках беременности. Со второй недели развития эмбриона на его головном конце образуется первичная ротовая ямка. К концу третьей недели она постепенно углубляется, достигает передней кишки (эндодермы) и, соединяясь с ней, образует начало пищеварительного тракта. В это же время по бокам головки эмбриона возникают два углубления — 1-я и 2-я жаберные щели, а ещё чуть позже — 3-я и 4-я щели. Между ними формируются жаберные или глоточные дуги, состоящие из нескольких частей: мешка, арки, бороздки и мембраны.
К концу первого месяца развития эмбриона первая жаберная дуга даёт начало пяти отросткам эктодермы: лобному, двум верхне- и нижнечелюстным. Непарный лобный отросток на третьей неделе разделяется на срединный и боковые носовые отростки, из которых к концу 10-11 недели внутриутробного развития формируются лоб, глазницы, нос, средние части верхней челюсти и верхней губы [11] [12] [14] . Нижнечелюстные отростки образуют единую структуру к концу четвёртой недели, а верхнечелюстные — на шестой неделе развития. Также на шестой неделе из парных латеральных закладок нижнечелюстной дуги формируется язык. На седьмой неделе верхнечелюстные отростки объединяются с лобными, в результате чего формируются губы.
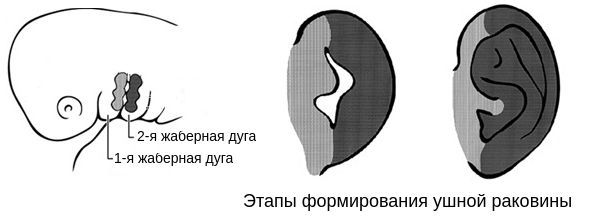
В образовании ушной раковины участвуют первая и вторая жаберные дуги. Из первой дуги образуется передняя треть наружного уха — козелок и ножки завитка. Срастание производных обеих дуг происходит очень рано: к восьмой неделе развития первичная ушная раковина оказывается уже сформированной, однако окончательный рельеф уха оформляется лишь к концу седьмого месяца развития эмбриона [13] .
Таким образом, верхняя и нижняя челюсти, жевательная и мимическая мускулатура, наружное ухо и костные структуры среднего уха формируются из первой и второй жаберных дуг с третьей по восьмую неделю развития эмбриона. Этот период является «критическим» в отношении возникновения пороков развития лица и челюстей. Нарушить нормальное развитие черепно-лицевых структур на данном этапе может сочетанное воздействие внешних факторов, хромосомных и генетических аномалий.
Классификация и стадии развития синдрома Гольденхара
Объём дефектов лицевых структур оценивается по классификации OMENS, в которой выделяют пять групп аномалий:
- O — поражение глазницы;
- M — недоразвитие нижней челюсти;
- E — аномалия уха;
- N — вовлечённость нерва;
- S — дефицит мягких тканей.
Степень тяжести данных дефектов определяется по классификации, созданной учёными Pruzansky S. и Kaban L. B.:
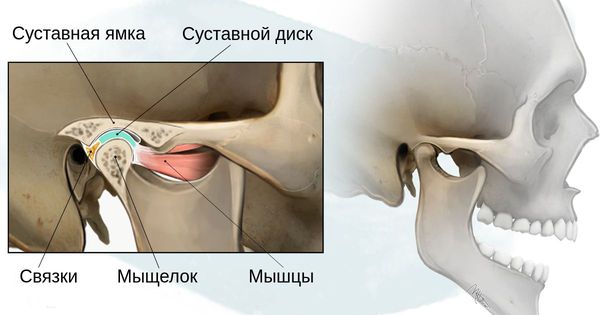
- 1 степень — уменьшение нижней челюсти и суставной ямки височной кости с сохранением анатомии других структур;
- 2а степень — деформация ветви нижней челюсти, суставного отростка и суставной ямки, сопровождается дефицитом жевательной мускулатуры, при этом функция височно-нижнечелюстного сустава сохраняется;
- 2б степень — недоразвитие и деформация мыщелка и суставной ямки, при этом височно-нижнечелюстной сустав не функционирует;
- 3 степень — отсутствие ветви нижней челюсти, мыщелка и суставной ямки с выраженным дефицитом мягких тканей на стороне поражения, височно-нижнечелюстной сустав не сформирован [16] .
Основываясь на своих многолетних наблюдениях, стоматолог-хирург Г. В. Кручинский выделил три варианта синдрома Гольденхара, каждый из которых подразделил на несколько типов:
- Синдром первой и второй жаберных дуг:
- односторонний ушной тип — лицо симметрично, наблюдаются аномалии ушной раковины;
- односторонний челюстно-лицевой и ушной тип (редко бывает двусторонним) — асимметрия лица из-за недоразвития челюстей и других прилегающих структур лёгкой и средней степени тяжести;
- односторонний черепно-челюстно-лицевой, суставной и ушной тип (редко бывает двусторонним) — выраженная асимметрия лица из-за тяжёлой степени недоразвития челюстей и прилегающий структур, отсутствия суставного отростка, головки и даже суставной ямки, атрофии подкожной клетчатки, слюнных желёз, мимических и жевательных мышц.
- Синдром первой жаберной дуги:
- односторонний нижнечелюстной тип — умеренная асимметрия лица из-за недоразвития нижней челюсти средней степени тяжести с сохранением формы ушной раковины, сужением слухового прохода или свищом;
- односторонний или двусторонний нижнечелюстной и ушной тип — умеренная асимметрия лица из-за недоразвития нижней челюсти средней степени тяжести с сужением слухового прохода и аномалией ушной раковины (её опущением, уменьшением и пр.).
- Простой синдром второй жаберной дуги:
- односторонний или двусторонний ушной тип — лицо симметрично, наблюдаются аномалии ушей в сочетании с дефектом мочек и лопоухостью.
По информации европейской базы данных редких заболеваний Orphanet [4] , все клинические проявления синдрома Гольденхара можно разделить на три группы:
- Очень частые (80-99 %):
- асимметрия лица;
- недоразвитие верхней челюсти;
- нарушение слуха;
- околоушные выросты (добавочные ушные раковины);
- уплощение лицевых скул.
- Частые (30-79 %):
- аномалии внутреннего и среднего уха;
- аномалии позвонков;
- аномалии ушных раковин (чаще односторонние), вплоть до недоразвития;
- атрезия (заращение) наружного слухового прохода;
- микрогнатия;
- нарушение грудного вскармливания;
- нарушение речи;
- расщелина нёба и/или верхней губы (заячья губа).
- Редкие (5-29 %):
- агенезия мозолистого тела (отсутствие проводящих путей между правым и левым полушариями);
- отсутствие одной или двух почек;
- аномалии гортани;
- аномалии рёбер;
- недоразвитие или отсутствие глаза, больших пальцев кистей;
- атрофия коры головного мозга;
- аутизм;
- вентрикуломегалия (увеличение мозговых желудочков);
- недоразвитие лёгких;
- аномалия расположения почек;
- недоразвитие части верхнего века (колобома);
- аномалия гортани и трахеи;
- макростомия (незаращение уголка рта);
- мышечная гипотония (слабость);
- нарушение зрения;
- низкий рост;
- пороки сердца (тетрада Фалло, дефект межжелудочковой перегородки);
- сколиоз;
- трахеопищеводный свищ;
- умственная отсталость.
Осложнения синдрома Гольденхара
В раннем возрасте асимметрия нижней челюсти приводит к неправильному развитию и прогрессирующей деформации верхней челюсти и остальных структур лицевого скелета. Со временем ребёнку становится трудно жевать и глотать. При выраженном недоразвитии нижней челюсти у пациента могут возникнуть постоянные проблемы с дыханием, вплоть до апноэ во сне (остановки дыхания).
В целом расщелины лица и/или нёба, недоразвитие верхней и нижней челюсти, лицевых мышц, скуловой и/или височной костей способны вызывать проблемы с зубами, трудности при кормлении, нарушение речи и изменение эстетических параметров лица.
Аномалии ушных раковин в некоторых случаях сопровождаются атрезией (заращением) слухового канала либо полным его отсутствием, что приводит к нарушению слуха. Из-за этого ребёнку сложнее ориентироваться в пространстве, так как он не понимает, откуда исходит тот или иной звук.
Аномалии глаз, такие как дермоидные кисты глаз и колобомы (недоразвитие части верхнего века), способны приводить к нарушению зрительной функции вплоть до частичной или полной потери зрения [1] [4] [7] .
Диагностика синдрома Гольденхара
Как правило, диагностировать синдром Гольденхара не составляет труда. Постановка этого диагноза основана на оценке внешних признаков, клинической симптоматике и результатах дополнительных исследований — КТ, рентгенографии, МСКТ черепа, эхокардиографии и ультразвуковой диагностики. КТ, как правило, проводится для подготовки ребёнка к оперативному лечению.
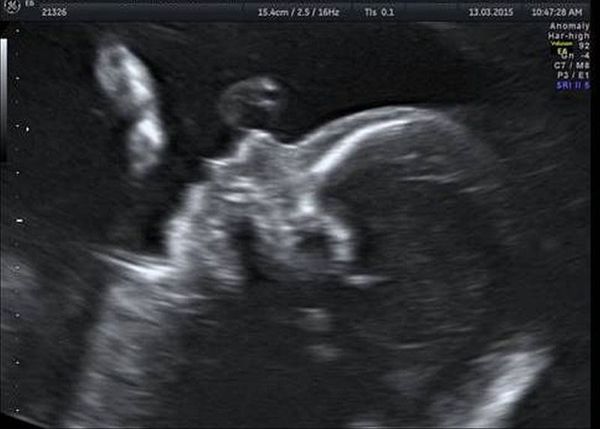
Обязательной частью УЗИ плода на 18-20 неделе беременности является оценка лицевых структур. Методика исследования включает мультиплоскостную оценку положения и размеров орбит, структур глазных яблок, правильности формирования челюстей, носа и носогубного треугольника, расположения и формы ушных раковин. УЗИ лицевых структур плода позволяет выявить недоразвитие нижней челюсти, расщелины губы и/или нёба, отсутствие или недоразвитие глаза и ушной раковины [15] .
Генетическое тестирование может быть предложено для подтверждения диагноза, т. е. для исключения генетических состояний, включающих аналогичные лицевые аномалии, связанные с хромосомными и моногенными нарушениями. К таким заболеваниям относятся прогрессирующая гемиатрофия лица, синдром Нагера, челюстно-лицевой дизостоз и др. Однако минимальные диагностические критерии не установлены. Имеются описания единичных случаев диагностики данного синдрома с помощью тестирования до родов.
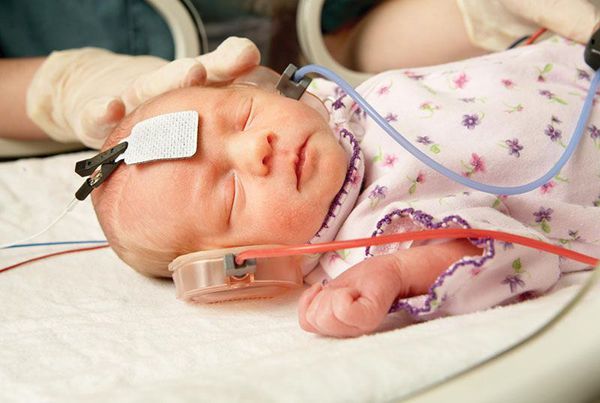
После рождения всем детям до наступления 6 месяцев во избежание задержки психоречевого развития проводится оценка слуха. Для этого выполняется измерение слуховых вызванных потенциалов: регистрация реакции мозга на звуковые раздражители. Зачастую на поражённой стороне у детей с синдромом Гольденхара выявляется тугоухость.
Лечение синдрома Гольденхара
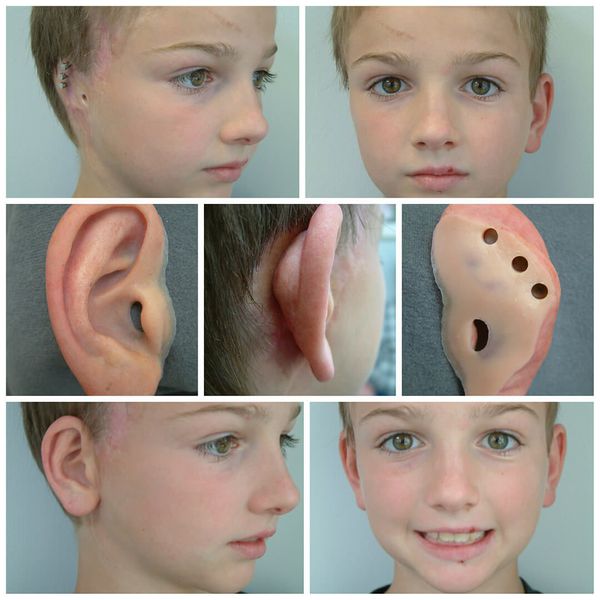
Для лечения пациентов с синдромом Гольденхара применяются многоэтапные хирургические вмешательства, которые проводятся в разные периоды роста и развития черепно-лицевых структур. Лечение длительное, зависит от локализации и выраженности патологии. Оно направлено на восстановление формы и размеров челюстей, ушной раковины и других структур, а также на восстановление функций слуха, жевания и улучшение эстетических параметров лица [3] [6] [8] .
Лечение проявлений синдрома Гольденхара следует начинать как можно раньше. Своевременная коррекция челюстных нарушений у ортодонта способствует успешному хирургическому лечению в последующем и сохраняет баланс лицевого скелета.
Для устранения выраженных дефектов нижней челюсти применяют индивидуально-смоделированные эндопротезы либо костно-хрящевые аутотрансплантаты из рёбер, обладающие тенденцией к росту. Для устранения дефектов ушной раковины также используются силиконовые эндопротезы либо аутотрансплантаты.
При выявлении нарушений слуха проводится слухопротезирование с помощью слуховых аппаратов либо альтернативными методами. Также необходимы регулярные занятия с сурдопедагогом и логопедом. Всё это позволяет предотвратить отставание ребёнка в речевом и общем развитии.
Решение проблем с кормлением заключается в применении специальных бутылочек и назогастрального зонда — трубки, которую вводят в желудок через нос.
Новообразования, локализующиеся на поверхности глазных яблок, могут быть удалены в случае нарушения зрения или при крупных размерах опухоли. У детей до 7 лет операция по удалению кисты проводится под наркозом. Врождённые пороки сердца, проблемы с почками и/или аномалии позвоночника также корректируются хирургическими методами [17] .
Прогноз. Профилактика
Прогноз жизни пациента с синдромом Гольденхара зависит от тяжести клинический проявлений, времени их диагностики и возможной коррекции. Долгосрочный прогноз предсказать сложно [13] .
Как правило, возникновение синдрома Гольденхара носит случайный, ненаследственный характер. При рождении больного ребёнка у здоровых родителей повторный генетический риск для потомства составляет не более 2-3 % [21] .
При отягощённом семейном анамнезе не исключён наследственный характер заболевания. В таком случае риск для потомства по краниофациальной микросомии повышен. Для оценки риска показано медико-генетическое консультирование. Однако отсутствие конкретного мутирующего гена, характерного для развития синдрома Гольденхара, не позволяет точно предсказать выраженность симптомов у потомства.
Первичная (массовая) профилактика синдрома Гольденхара, как и любой врождённой аномалии, заключается в информировании населения и полноценной дородовой подготовке, направленной на предупреждение возникновения заболевания.
Индивидуальная профилактика синдрома предполагает проведение медико-генетического консультирования семьи и пренатальной ультразвуковой диагностики беременной женщины в установленные сроки [12] .
Акромегалия: как выявить симптомы и причины болезни, методика лечения
Акромегалия в переводе с греческого языка означает «большие конечности». Тяжелая нейроэндокринная патология, которую выявляют у 4-х человек из 1000 000, доставляет моральный и физический дискомфорт.
Часто болезнь, вызванную сбоем функции передней доли гипофиза, диагностируют у 40-летних мужчин и 45-летних женщин. У людей молодого возраста акромегалия проявляет себя более агрессивно. В это время признаки проявляются ярче, быстрее.
Одним из первых симптомы болезни описал французский доктор Мари в 1886 году. Но за полтора столетия до этого английский писатель Джонатан Свифт рассказал миру о путешествии Гулливера в страну Великанов. Вымышленные персонажи писателя – аллегория. Однако и теперь, говоря об акромегалии, врачи вспоминают автора из Туманного Альбиона. Не исключено, что облик исполинов взят Свифтом из жизни.
Причины акромегалии
Перечисляя главные причины редкой болезни, врачи называют генетическую предрасположенность семейных форм, передающихся по наследству:
- синдром Розенталя-Клопфера (большие складки на затылочной части, спровоцированные сочетанием пахидермии складчатой, гигантизма и акромегалии);
- синдром акромегалоидного лица (утолщение губ, век, бровей, нос «картошкой»);
- синдром Сотоса (усиленный рост с явными признаками болезни);
- соматотрофиному;
- гигантизм, вызванный избытком соматолиберина.
Существует перечень недугов, которые в первую очередь могут стать причиной летального исхода пациентов с акромегалией:
- ишемическая болезнь сердца;
- гипертония;
- синдром обструктивного апноэ сна;
- гиперпаратиреоз;
- полипы в кишечнике;
- инфекционные болезни.
Если своевременно не начать лечить акромегалию, состояние пациента будет стремительно ухудшаться. Человек погибнет через 3-4 года.
Признаки и симптомы болезни
Провокатор акромегалии – избыток продукции гормона роста соматотропина у взрослых, либо опухоль гипофиза, влияющая на зрительные нервы и окружающие отделы головного мозга. В начальной стадии акромегалии перемены во внешности происходят так медленно, что ни близкие, ни сам больной не замечают это. Пока однажды не обнаружат, что стопы не помещаются в любимые туфли, а кольца невозможно надеть на растолстевшие пальцы.
Развитию акромегалии сопутствуют симптомы, вызывающие панику у родственников и больного. Черты лица, о которых еще недавно окружающие отзывались с восторгом, грубеют. С годами масштаб проблемы виден издалека. Увеличиваются надбровные дуги, кости скул, появляются расщелины между зубами, нижняя челюсть тяжелеет. Мягкие ткани разрастаются, становятся толстыми. Уши, нос, губы меняют размеры. В области щек, лба и затылка намечаются складки.
Диагностика акромегалии
Диагностику болезни проводит врач-эндокринолог. Для этого необходимо посетить медицинский центр, сдать лабораторные анализы:
- кровь (определить количество фосфора, гормонов);
- мочу (на содержание кальция).
Следующими этапами станут:
- рентген – покажет изменения в костной системе;
- компьютерная томография (КТ), магнитно-резонансная томография (МРТ) – определят состояние гипофиза, отсутствие или наличие опухолевых образований;
- осмотр офтальмологом;
- консультация невропатолога.
Разобравшись в причинах болезни, врач назначит адекватное лечение. Медицине известны случаи, когда больные выздоравливали. Но внешние изменения останутся навсегда.
Лечение акромегалии
Если больному поставлен диагноз «акромегалия», не нужно впадать в панику. Медицина не стоит на месте. Науке доступно многое, но больной должен помнить: работать надо на опережение. Медицина использует 3 способа лечения патологии:
- Лекарственные препараты. Классический метод лечения применяется, если в организме нет серьезных изменений, опухолевых образований. Существенным моментом является противопоказание к хирургическому вмешательству. Специальные препараты будут подавлять гормоны роста.
- Лучевая терапия. Когда лекарственная терапия не дает эффект, а хирургическое вмешательство противопоказано, врач предложит пройти курс лучевой терапии. Его назначают при злокачественной опухоли на гипофизе. На результат лечения рассчитывают через 1-2 года.
- Если патология прогрессирует, а другие формы лечения не результативны, используют хирургический метод. Операцию рекомендуют, когда опухоль давит на зрительный нерв. Послеоперационная реабилитация длится от 3-4 месяцев до нескольких лет.
Обязательная часть — симптоматическое лечение: борьба с сахарным диабетом, гипертонией, ожирением. Если и вы столкнулись с этой болезнью, специалисты медицинского центра «Гармония» поспособствуют в ее преодолении. Врачи помогут преодолеть психологические проблемы, назначат обследование, подберут правильное лечение.